Alivio del dolor en el parto
El dolor durante el trabajo de parto es una experiencia diferente para cada mujer.
La vivencia del dolor tienes diferentes componentes: físicos, emocionales, psicológicos, socio-culturales y ambientales.
Desde nuestra unidad realizamos un enfoque múltiple, procurando cubrir cada uno de los aspectos que influyen en la vivencia del dolor para capacitar a las mujeres a que puedan afrontar del mejor modo posible este proceso.
Métodos farmacológicos
En nuestro hospital disponemos de métodos de alivio farmacológicos del dolor como la epidural (las veinticuatro horas del día, todos los días de la semana), el óxido nitroso inhalado y la sedación farmacológica
EPIDURAL
¿Qué es la anestesia epidural?
- Es uno de los métodos de alivio del dolor durante el parto y consiste en la administración de una combinación de fármacos, normalmente anestésicos locales y mórficos, en el espacio epidural, que producen el bloqueo de las terminaciones nerviosas en su salida de la médula espinal
¿Cuándo se pone?
- En los hospitales de Ribera se puede solicitar la anestesia epidural las 24h del día. La decisión se toma conjuntamente entre la mujer, la matrona y/o el ginecólogo. Se hace la propuesta al anestesista que es quien finalmente valorará si está indicada o contraindicada. Será necesario firmar un documento (consentimiento informado) que entregará el anestesista antes de iniciar la técnica.
- Lo habitual y más recomendable es poner la epidural cuando el parto está ya instaurado, es decir, cuando las contracciones son regulares, dolorosas y el cuello del útero ha empezado a dilatarse. Se hace así para evitar que afecte a la dinámica de parto, lo ralentice o incluso lo detenga.
- También será necesario valorar una analítica reciente para descartar problemas de coagulación o infección.
- Si la dilatación está muy avanzada y se prevé que el parto se produzca con rapidez, es posible que se decida no administrar la epidural, ya que el efecto se consigue entre 15 y 20 minutos.
¿Cómo se administra la epidural?
- La punción se realiza entre dos vértebras lumbares, normalmente entre la segunda y la tercera o entre la tercera y la cuarta, mientras la embarazada se coloca sentada en el borde de la cama o tumbada de lado en posición fetal.
- Se limpia bien la zona y se anestesia localmente la piel. Posteriormente se introduce una aguja a través de la cual una vez alcanzado el espacio epidural se dejará un catéter por el que circulará la anestesia durante el parto. Una vez introducido el catéter, la aguja se retira y el catéter se sujetará a la espalda con esparadrapo.
- La epidural se administra a través del catéter epidural en perfusión continua hasta que se expulsa la placenta, a no ser que por razones médicas se decida parar la perfusión para que los pujos sean más efectivos. La dosis justa de epidural es la que elimina los dolores a la madre pero le permite sentir las contracciones y colaborar en el parto.
- La anestesia epidural tarda entre 15 y 20 minutos en hacer su efecto. A partir de este momento será necesario estar en la cama los primeros 10-15 minutos boca arriba para que la anestesia se distribuya uniformemente y, posteriormente, la matrona podrá indicar posturas más confortables y que favorezcan el parto.
- Tras la administración de la epidural se monitorizará de forma continua la frecuencia cardiaca fetal y las contracciones, así como la frecuencia cardiaca materna, la tensión arterial, y la saturación de oxígeno.
Ventajas
- La anestesia epidural permite aliviar el dolor de la madre al tiempo que está consciente para ayudar a empujar. Esto se traduce en una relajación que puede acelerar la dilatación del cuello uterino.
- Puede utilizarse todo el tiempo que dure el parto
- No es necesario aplicar otra técnica anestésica en caso de parto instrumentado, episiotomía o cesárea.
Inconvenientes
- Puede darse una bajada rápida de tensión, lo que afectaría al feto. Para evitar esta bajada de tensión, se mantiene a la madre hidratada todo el tiempo con suero.
- Puede alargarse el periodo de dilatación, ya que en ocasiones las contracciones se hacen menos frecuentes, aumentando la necesidad de utilizar oxitocina.
- La mujer puede perder capacidad de pujo, lo que puede alargar la fase de expulsivo.
- Dificulta la micción espontánea haciendo necesario vaciar la vejiga con una sonda vesical cada cierto tiempo durante el parto, mientras dura el efecto de la epidural.
- Dificulta la libertad de movimiento durante el parto.
Efectos secundarios
- En alguna ocasión (entre el 1-5%) puede producir dolores de cabeza. Se producen cuando la aguja pasa del espacio epidural al intradural accidentalmente, y se pierde un poco de líquido cefalorraquídeo. Suelen comenzar horas después del parto, y pueden durar hasta una semana. En estos casos, es recomendable beber mucha agua y permanecer tumbada todo el tiempo posible, mientras duren los dolores de cabeza.
- Se pueden producir picores e infecciones en la zona de la punción. Es muy difícil que se produzca una infección, ya que antes de introducir la aguja se desinfecta cuidadosamente la zona.
- Dolores en la zona del pinchazo, debido a que la aguja atraviesa varias capas de músculo.
- Dolores de espalda y, a veces de piernas. Si la persona tiene problemas de coagulación, el pinchazo puede producir un hematoma que comprima la médula, aunque se trata de una complicación que se da excepcionalmente. Este problema se puede detectar en los análisis de rutina que se realizan a lo largo del embarazo.
Contraindicaciones
Nunca se administrará la epidural:
- Cuando hay problemas de coagulación, por el riesgo de que se produzca un hematoma en la zona que pueda comprimir la médula espinal.
- Cuando hay una infección general o local en la zona de la punción, porque se podría «arrastrar» dicha infección con la aguja al interior del espacio intradural, lo que puede provocar una meningitis.
- Cuando exista alguna alteración cerebral que contraindique la técnica (como algunos tumores).
- Cuando exista una insuficiencia cardiaca y el especialista considere la anestesia un riesgo.
- Cuando exista antecedente de alergia a los anestésicos locales.
Puede que no se administre la epidural
- Las hernias lumbares son una contraindicación relativa. En principio no tendría que haber problema, ya que hay varios espacios intervertebrales entre los que elegir. No obstante, los profesionales no siempre se decidirán a administrar la epidural en estos casos, ya que si la mujer sufre más tarde una agravación de la hernia puede achacárselo a la epidural, cuando es muy posible que no tenga nada que ver (ha podido ser el esfuerzo del parto, un expulsivo difícil, etc.).
- La obesidad dificulta la técnica, pero no impide poner la epidural.
ENTONOX ® (Óxido Nitroso )
La utilización de óxido nitroso (N2O) en mezcla al 50% con oxígeno es una alternativa en la analgesia del trabajo de parto
Tiene la ventaja de ser de acción rápida (rápido inicio y rápido cese de acción),no se acumula y no deprime la contractilidad uterina
En concentraciones de hasta un 50%, la auto-administración materna se considera segura bajo vigilancia. Se realiza mediante inhalación, de manera intermitente, de manera intermitente durante las contracciones, una vez iniciada la fase de trabajo activo de parto.
El óxido nitroso muestra un moderado alivio del dolor del parto, y puede provocar náuseas, vómitos, ligero aturdimiento y alteración del recuerdo del parto. No existe evidencia sobre el daño fetal
DOLANTINA® (Meperidina)
Los opioides parenterales tienen un efecto moderado en el alivio del dolor del parto, independientemente del fármaco o vía de administración y pueden provocar náuseas y vómitos. Su administración es conjunta con un antiemético IM
La meperidina es fácil de administrar y, por lo tanto, constituye una modalidad útil de analgesia cuando otros métodos están contraindicados o no disponibles.
Dependiendo del momento de la administración y de la dosis recibida, la dolantina puede interferir de manera temporal en la instauración de la lactancia materna.
Métodos no farmacológicos
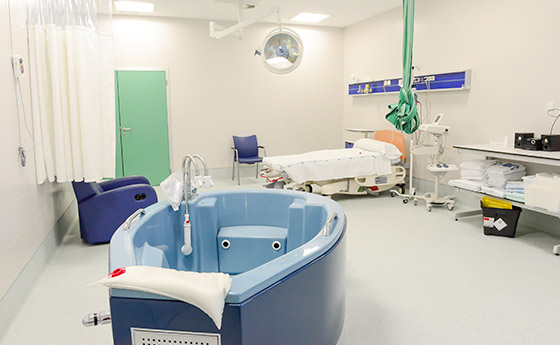
HIDROTERAPIA
Algunos de los hospitales de Ribera disponen de una bañera para su uso como analgesia en el proceso de dilatación en el parto.
La inmersión en agua a la temperatura corporal durante el trabajo de parto produce un inmediato alivio del dolor de las contracciones y facilita la relajación y la movilidad de la madre.
La Guía de práctica clínica sobre la atención al parto normal del Ministerio de Sanidad (2010) recomienda la inmersión en agua caliente como un método eficaz de alivio de dolor durante la fase tardía de la primera etapa del parto.
INYECCIONES DE AGUA ESTÉRIL
 Alrededor de un 30% de las mujeres sufre dolor lumbar de forma continua durante el parto. Este dolor probablemente sea debido a la presión del feto en las estructuras pélvicas sensibles al dolor. La inyección de agua estéril ha sido descrita como un método sencillo y barato para aliviar este tipo de dolor lumbar.
Alrededor de un 30% de las mujeres sufre dolor lumbar de forma continua durante el parto. Este dolor probablemente sea debido a la presión del feto en las estructuras pélvicas sensibles al dolor. La inyección de agua estéril ha sido descrita como un método sencillo y barato para aliviar este tipo de dolor lumbar.
Se recomienda la inyección de agua estéril durante el parto como un método eficaz de alivio del dolor, informando que la inyección intradérmica produce escozor y dolor intenso momentáneos, en la zona lumbar de la inyección.
MASAJE
La matrona instruirá y demostrará a la pareja o acompañante de la mujer a realizar una serie de masajes durante el parto que pretenden ayudar a las mujeres a relajarse y aliviar el dolor de las contracciones, transmitir interés, comprensión y procurar consuelo. La evidencia recomienda el masaje y el contacto físico tranquilizador como un método de alivio del dolor durante la primera y la segunda etapa del parto.
CALOR LOCAL
Se aplicará calor local en la zona lumbar, o en la parte baja de la espalda, de manera continua, para proporcionar alivio de las contracciones dolorosas en el parto, a las mujeres que así lo deseen.
LIBERTAD DE MOVIMIENTOS
La libertad de movimientos durante el trabajo de parto consiste en que la mujer adopte la postura que le resulte más cómoda, para aliviar el dolor y mejorar su bienestar.
Además, las matronas animarán y sugerirán diferentes posiciones que favorecerán el proceso. Para ello contamos con colchonetas, rulos, cojines, un sillón en cada sala, una cama articulada y pelotas de diferente tamaño.
De entre todas posiciones se conoce que en las verticales (caminar, sentada, sentada sobre la pelota, en cuclillas,..) se percibe menos dolor que en las posiciones horizontales (tumbada). Además, la movilización de la pelvis favorece el encajamiento de la cabeza del bebé por lo que la deambulación y estar en la pelota favorecen el proceso en éste sentido, y cambiar con cierta frecuencia entre cualquiera de las otras posturas también.
Se recomiendan también posiciones a gatas, abrazando la pelota y sentada en una más pequeña, de rodillas, en cuclillas, la posición genupectoral… según la evolución del parto y la zona principal de dolor de la mujer.
Además el uso de la pelota de partos durante la dilatación permite un afrontamiento activo del dolor, movilizar la pelvis, disminuye la percepción del dolor entre otras cosas por la estimulación de los receptores sensoriales de presión de la región perineal, y proporciona mayor sensación de confort que estar de pie o sentada sobre una superficie estable.
Nuestros hospitales también disponen de silla de partos. Su uso facilita la apertura de la pelvis mayor y la ayuda del descenso de la cabeza fetal en la primera etapa del parto y/o dilatación, siendo de gran ayuda a la hora del expulsivo en mujeres que así lo deseen, incluso con la anestesia epidural.
ACOMPAÑAMIENTO Y ENTORNO
Es muy importante que las mujeres y sus acompañantes conozcan qué van a encontrar, cómo trabajamos en nuestros hospitales y cuál es nuestra filosofía. Por ello, además de tener publicado nuestro protocolo de atención al parto normal, animamos a las futuras mamás (y un acompañante) a que acudan a realizar la visita al paritorio y así conozcan las instalaciones y el recorrido que realizarán. Esto ayuda a disminuir los niveles de ansiedad y a aumentar la autoconfianza y autoeficacia.
Las mujeres elegirán quien va a ser su acompañante principal, quien estará presente en todo el proceso. El acompañamiento y apoyo continuo durante el parto por una persona de confianza hace que la mujer se sienta segura y mejora los niveles de satisfacción con la vivencia del parto y disminuye la percepción del dolor.

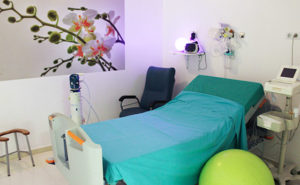 Cada mujer estará en una sala individual durante el parto, donde se ha procurado lograr una decoración cálida para conseguir un ambiente confortable, con la mínima cantidad de aparataje médico donde las mujeres pueden beber líquidos como agua, zumos, bebidas isotónicas durante el tiempo que permanezcan en la unidad.
Cada mujer estará en una sala individual durante el parto, donde se ha procurado lograr una decoración cálida para conseguir un ambiente confortable, con la mínima cantidad de aparataje médico donde las mujeres pueden beber líquidos como agua, zumos, bebidas isotónicas durante el tiempo que permanezcan en la unidad.
Cada sala dispone de un aparato reproductor de música para favorecer la relajación y disminuir los niveles de estrés. En el servicio contamos con diferentes tipos de música, pero las mujeres pueden traer aquella que deseen escuchar (en formato CD, MP3 o pen-drive)
Disponemos también de unas lámparas de luminoterapia que proporcionan luz de diferentes tonalidades e intensidad, ya que el color influye en nuestro estado de ánimo.
Contamos también con diferentes aromas, (inciensos, etc.), aunque las mujeres también pueden traer aquellas velas, u otros objetos que proporcionen olores que les resulten relajantes y agradables.
RESPIRACIÓN Y RELAJACIÓN
Durante las clases a educación maternal la matrona le dará a conocer herramientas que en el parto le ayudarán a afrontar y aliviar su dolor como son las respiraciones o métodos de relajación. Una vez en el hospital las matronas le ayudarán a realizarlas y, si no las conoce le explicarán cómo hacerlo.
La relajación supone un estado alterado de conciencia al que se accede a través de la relajación profunda y al que una vez aprendido se puede volver más rápidamente si se desea. Es un modo de sugestión que favorece la capacidad de modificar la percepción del dolor.
La relajación permite a la mujer encontrar un estado de calma entre las contracciones con mayor facilidad y realizar un afrontamiento más efectivo del proceso.
Aprender los patrones de respiración durante el parto resulta muy útil para permitir una mejor oxigenación tanto del feto como de la propia madre y su musculatura, retrasando la fatiga física y la sensación de agotamiento.